
伍国锋教授在复旦大学华山医院
千百年来,人类发展科学技术,制造各种工具,借以延伸自身的能力。在不断革新的技术和工具帮助下,我们看得更远、飞得更高、感受得更细腻,认识世界和改造世界的方式也更加多样。
脑立体定向微创穿刺诊疗技术,就是这样一种“工具”。它缘于临床医疗的需求,以减少患者医源性损害为目的,能最大限度地保留脑神经组织,从而为术后的神经康复打下坚实的基础;它以精确定位为前提,抛开柳叶刀、抛开输血准备,不用切开患者颅腔剖开脑髓,只需通过直径为3毫米的脑针经皮穿刺便可直达病灶区域,为脑深部微小病灶的诊断治疗提供了颇受患者及家属欢迎的技术手段;它以细长器械代替手指操作,使医生拥有了“透视眼”、“机械手”,能够“看”得更清晰,“触摸”得更深入、精准。
无需开颅,脑部疾病得诊疗
据了解,传统方法中,脑神经科医师在实行颅脑手术时,通常必须先配备数百毫升血液待用,患者全身麻醉,经过切开头皮、用直径为10毫米左右的钻头在电钻驱动下钻开颅骨并扩大创口、继而剖开正常脑髓等过程,才能到达病变区域,故医师及家属都常被手术可能给患者造成严重的额外损伤而困扰。
如果病变很小,位置又非常深,则开颅手术将是难上加难甚至不能进行,医师只能望“脑”兴叹;若病变位于重要功能区,开颅手术难以避免造成损害,放弃治疗家属于心不忍,积极手术治疗则可能导致患者成为活的“废物”;如果探查的靶点没有脑组织结构的破坏,这种病灶则为不可视病灶,无论是在影像上还是肉眼直视下,都无法加以区别……脑立体定向微创穿刺技术则可顺利解决以上难题。
贵阳医学院伍国锋教授在接受本刊电话采访时,戏称自己是“脑医师”。他详细介绍了自身所专注的研究领域—脑立体定向微创穿刺技术。
伍国锋自从上世纪80年代末攻读硕士研究生时便开始研究脑立体定向微创穿刺技术,当时师从西安医科大学神经生理学家陈婉梅教授及现西安交通大学副校长兼医学中心主任(原西安医科大学校长)闫剑群教授,开展脑立体定向损毁神经核团进行镇痛治疗的实验研究。进入新世纪后,又师从复旦大学华山医院洪震教授攻读博士学位,开展立体定向脑深部电刺激治疗难治性癫痫的研究。如今,这些技术已经广泛用于临床诊疗,很多患者从中受益。
简单来讲,脑立体定向微创穿刺技术就是利用数学上的三维坐标原理结合电子计算机对神经影像的图像处理技术,预先对脑内病灶的位置进行准确计算,然后通过特制的定向头架固定患者头部,经过引导装置指挥医生透过头皮准确“看到”病变并进行诊断或手术处理。这一技术的主要特点是创伤性小,患者不必再受开颅之苦,能够以最佳路径、最小创伤,在最大程度上解除颅内病变,并最大限度地保留其神经功能,避免功能区损伤。此种技术定位精确,彻底改变了传统手术中通过肉眼和经验寻找颅内深部病变的方法。
脑立体定向手术的雏形出现于100多年前,真正用于患者的治疗不过60多年的历史,但由于受到科学技术的限制,发展极其缓慢,当时的装备笨重而复杂。大约30年前Brown发明了将定位框架与CT扫描结合用于神经系统非功能性疾病的方法,是为脑立体定向学历史上第二次突破。
我国的脑立体定向技术起步较晚,发展滞后,直到改革开放之后,才从国外引进了先进的技术和设备开始零星的研究。1993年,我国自行研制的能与头颅CT或MR连接的高精度脑立体定向仪投入临床使用,极大地推动了临床立体定向技术在国内的应用和推广。
伴随影像学与计算机技术的飞速发展,从有框架到无框架,脑立体定向技术在临床应用中不断成熟、完善,现在已经成为脑科微创手术的重要组成部分,广泛用于不明原因的颅内病变的诊断,以及脑出血、癫痫、帕金森等疾病的治疗。
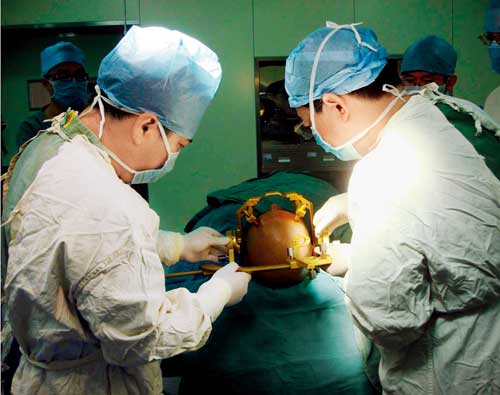
伍国锋教授(右)与助手安装立体定向仪器
巧妙思维,临床难题得解决
伍国锋教授长期从事神经疑难疾病诊疗及重症抢救监护,尤其擅长脑立体定向微创技术治疗脑出血及对癫痫病病灶进行定位,在从事脑出血微创治疗研究的国内外同行中享有极高声誉。
脑出血即人们常说的脑溢血,属于“脑中风”的一种,是中老年高血压患者常见的严重脑部并发症之一。伍国锋教授介绍,高血压性脑出血是危重病急救医学的重要病种,是神经系统急诊的常见病多发病,发病率高,起病急骤、病情凶险,死亡率高。
“脑出血的治疗困难之处在于血肿压迫脑组织导致神经纤维移位或断裂,血肿周围产生神经毒性物质破坏正常脑组织,上述因素协同作用,导致患者死亡或严重致残。药物治疗难以发挥作用,需积极清除血肿,但传统开颅血肿清除术对正常脑组织损伤严重,术后并发症多,即便患者幸免于难也是生存质量很差。”因此,人们一直在寻找一种创伤小、疗效高且便于推广的治疗方法。微创颅内血肿清除技术的日益成熟,满足了人们的需求,逐渐受到重视并迅速发展,患者及家属也易于接受。
伍国锋教授介绍,目前,全国很多医院都能开展微创颅内血肿清除术,但基本都是在经过头颅CT简易定位后进行徒手穿刺,对于表浅的颅内血肿问题不大,但对于深部血肿则容易靶心偏移,损伤重要神经组织。如何做到精确定位而创伤又小是亟待解决的问题。“经典立体定向手术可以解决定位问题,但仍然需要经过传统方式的切开头皮、钻开颅骨、用探针探查到血肿后,再置入软管进行冲洗引流。不足之处在于术前准备复杂(需要配血备用、全身麻醉、气管插管等),术中多重损害(切开头皮、钻开颅骨、扩大骨窗、反复烧灼血管止血、剖开脑髓等),术后软管移位、引流不畅等。”
伍国锋教授在多年的临床实践过程中,不断总结经验教训,经过长期的摸索和悉心研究,提出了简化传统立体定向微创手术环节的思想。在医疗器械研究工程师的帮助下,通过对立体定向仪的引导装置进行改造,特别创立了经典脑立体定向仪与微创穿刺针巧妙结合的手术方法。该方法的特点是患者无需进行全身麻醉、无需切开头皮、钻开颅骨并扩大骨窗,而是计算好病灶靶点后,将微创穿刺针在立体定向仪器引导装置指引下经过头皮直接到达病灶区域,成功解决了定位不准、固定不稳、重复损伤、引流不畅、冲洗不便等问题,克服了传统立体定向微创穿刺手术的不足。该手术方法创伤更小、操作更简单、定位更准确,临床效果更显著。医源性损伤出血从传统手术的数百毫升减少为0~1毫升;手术过程从120~180分钟减少为10~30分钟。
到目前为止,伍国锋教授的团队已经进行了1000多例立体定向微创颅内血肿清除术,挽救了很多患者的生命,既降低了死亡率又提高了患者的生存质量。
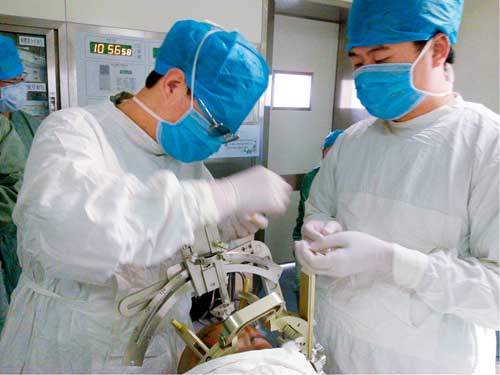
伍国锋教授(左)在术中调节立体定向靶点坐标
打破界限,培养复合型脑科医生
伍国锋教授总结自己的成长经历,认为学科分得过细对科研有利,但将严重局限医师的临床思维,进而影响对疾病的诊断治疗,因此他在构建研究团队时将其分为了脑出血微创治疗研究组及癫痫病研究组,而组建临床医疗团队时则打破了传统的内科、外科界限,精心打造了一支理论坚实、技术精湛的队伍。
他在研究过程中,尤其注重培养每一个团队成员的综合素质,无论基础理论知识、临床实践能力,还是沟通交流能力,他都非常在意。他把自己的团队核心成员分别送到四川大学华西医院、清华大学玉泉医院、中国人民解放军总医院等进修学习,选派业务骨干到复旦大学、中南大学等攻读博士学位。
伍国锋强调,每个个体,都是组建优秀团队必不可少的一分子。他说,“一个优秀的团队要有卓越的带头人,有明确的方向、共同的追求、一致的步调,全体成员应同心同行、同心同德、同心同向。”
如今,在他的带领下,一个包含20名医生及18名护士在内,人才结构合理、团结向上的团队已经形成,正逐渐成长为国内临床神经科学领域的一支精干力量。

伍国锋教授在庐山
勇于攀登,科学研究结硕果
多年来,除了兢兢业业地完成临床上的工作之外,伍国锋教授还肩负着繁重的科研任务,他主要开展颅内出血立体定向微创治疗研究及癫痫病神经调控研究,主持或参与了国家自然科学基金、省级科学技术基金、卫生部“十二五”科技支撑计划等科研项目。
伍国锋指出,目前立体定向微创治疗脑出血呈现出尽可能精确定位、尽可能减少人为损伤、尽可能提高患者生存质量的需求趋势,实现这三个“尽可能”是这一领域广大医学研究者的共同目标。近期,伍国锋团队侧重于微创治疗对病灶周围脑组织的影响方面开展了深入研究,主要探讨立体定向微创技术治疗脑出血的病理生理学时间窗问题。
长期的临床实践表明,手术时机的选择是影响疾病治疗效果的关键因素。因颅内血肿的凝固状态随时间变化,所以手术时间窗的选择,在立体定向微创手术治疗脑出血过程中显得尤为重要。选择手术治疗的最佳时机,不仅能够达到手术治疗的最佳效果,而且能够显著改善患者远期预后,利于患者尽快康复。为此,伍国锋带领团队参加了卫生部协作课题“颅内血肿微创穿刺粉碎清除术最佳时间窗研究”和“颅内血肿微创穿刺粉碎清除术与小骨窗开颅血肿清除术临床随机对照研究”等。他们采用大动物家犬或家兔成功制作了颅内出血微创治疗模型,开展了立体定向微创治疗对病灶周围脑组织损伤的系列研究,通过比对不同时间点的治疗效果,为临床上选择最佳手术时间提供了理论依据。
近年来,伍国锋教授的学术团队在国际SCI收录杂志、中华系列核心期刊等发表脑出血微创治疗相关论文30余篇,成果颇丰;还受国外专业期刊之邀为英国牛津大学、剑桥大学、日本东北大学等的同行审稿。
医学研究是一个不断攀登的过程,“没有最好,只有更好”激励着无数医学研究工作者前进的脚步。伍国锋教授更深深懂得与时俱进的重要性,“医学知识及医疗技术在不断进步,要随时紧跟时代潮流,与时俱进,时时想着把先进的技术用于临床实践中,让患者从中受益。”伍国锋和他的伙伴们,始终奔跑在脑立体定向技术“最小创口、最佳路径、最少创伤、最恰当时间、最大化疗效”的求索之路上。